El medicamento oncológico Keytruda, fabricado por Merck Sharp & Dohme (MSD), comenzó a comercializarse a fines de 2014 y hoy está aprobado en Estados Unidos, Europa, Suiza y también en Perú para tratar diversos tipos de cáncer, incluidos tumores de pulmón, piel y mama.
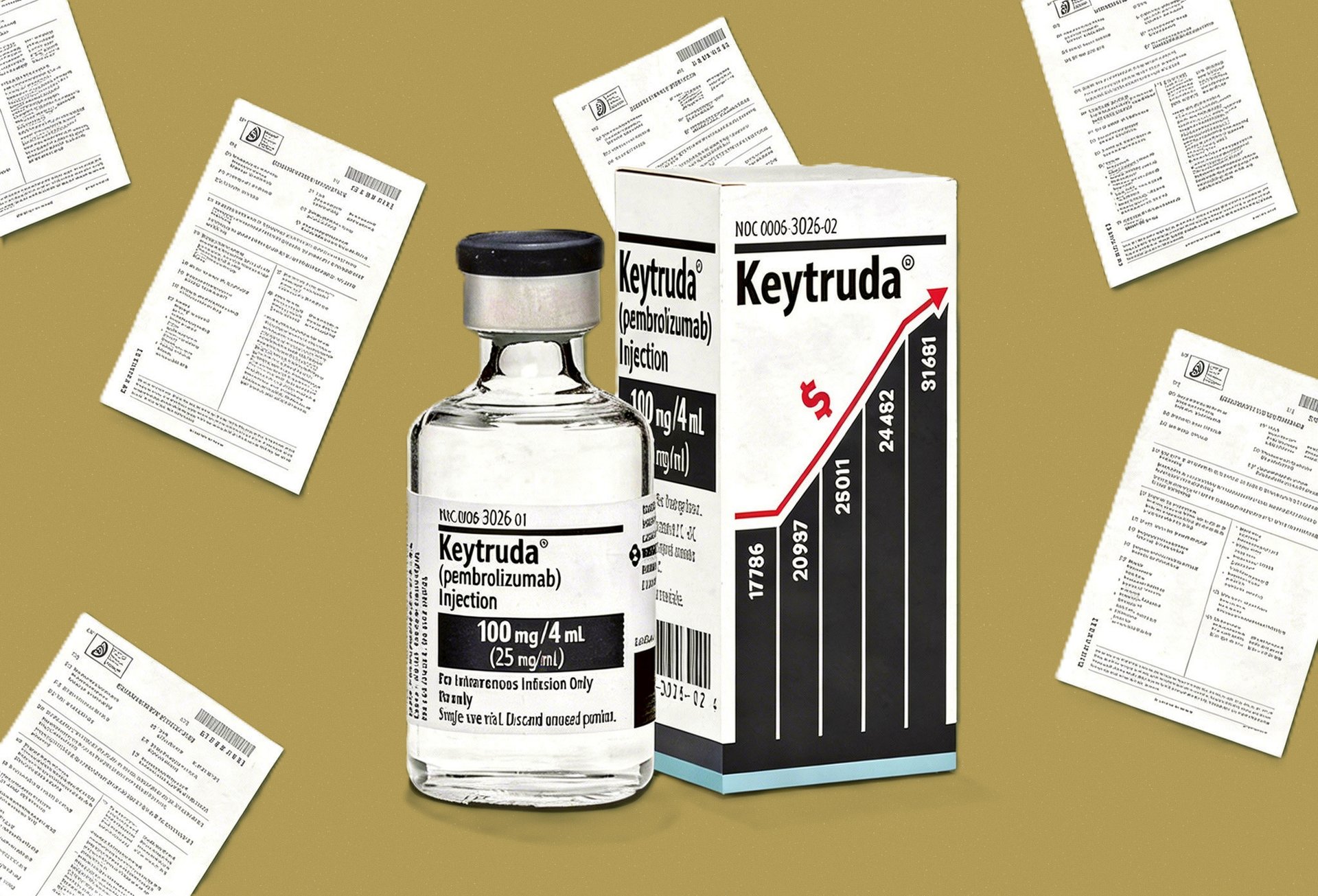
Más allá de su expansión en el tratamiento del cáncer, Keytruda se ha convertido en una de las principales fuentes de ingresos de la compañía. Solo en 2025, MSD generó 31.700 millones de dólares por este medicamento, una cifra similar al producto interno bruto de países como Senegal o Islandia.
En once años en el mercado, sus ventas acumuladas alcanzan los 162.800 millones de dólares, lo que ha consolidado a la farmacéutica entre las más grandes del mundo.
Keytruda (pembrolizumab) es un medicamento biológico basado en anticuerpos monoclonales y forma parte de las inmunoterapias, tratamientos que estimulan el sistema inmunológico para atacar las células cancerosas. Estos avances han permitido prolongar la vida de muchos pacientes. Sin embargo, su alto precio limita el acceso y presiona los sistemas de salud en todo el mundo, como evidencia The Cancer Calculus, la serie del Consorcio Internacional de Periodistas de Investigación (ICIJ) en la que participa Salud con lupa.
Keytruda se vende a precios elevados en todos los mercados donde se comercializa. En Suiza y en la Unión Europea, el precio real que pagan los Estados es confidencial, ya que se negocia directamente con la farmacéutica.
En Suiza, el precio oficial de una dosis de 200 mg ronda los 4.700 dólares, lo que equivale a unos 73.000 dólares por paciente al año. Si se combina con otros tratamientos, el costo puede superar los 160.000 dólares.
En Estados Unidos, una dosis cuesta alrededor de 11.760 dólares, lo que eleva el tratamiento a cerca de 200.000 dólares anuales. En India, una dosis se sitúa entre 1.750 y 2.000 dólares, un precio inaccesible para la mayoría de pacientes.
En Perú, un tratamiento completo —alrededor de 34 viales— puede costar unos 65.000 dólares si lo cubre el Estado y el doble si el paciente debe pagarlo de su bolsillo.
En algunos casos, una sola dosis puede costar tanto como —o incluso más que— una onza de oro, advierte Public Eye, una organización sin fines de lucro que promueve la rendición de cuentas corporativa y que colaboró con el ICIJ.
Pero ¿cuánto costó realmente desarrollar Keytruda?
La industria farmacéutica sostiene que los precios elevados se deben a las fuertes inversiones en investigación y desarrollo (I+D) y a los riesgos de fracaso que asumen las empresas antes de que un medicamento llegue al mercado.
En esa línea, el presidente y director ejecutivo de MSD, Robert M. Davis, declaró ante el comité de salud del Senado de Estados Unidos en febrero de 2024 que la compañía había invertido 30.000 millones de dólares en el desarrollo de Keytruda desde 2011.
Sin embargo, una investigación de Public Eye muestra que esta cifra no puede verificarse. Las empresas no están obligadas a transparentar los costos de I+D por producto. Además, esta cifra plantea dudas: “MSD no descubrió el medicamento ni desarrolló su base científica inicial, que provino en gran medida de investigaciones financiadas con fondos públicos. La empresa lo adquirió en 2009 y, en un inicio, incluso evaluó abandonar su desarrollo antes de retomarlo tras el éxito de un fármaco similar”, según un reporte difundido hoy.
Para entender mejor cuánto costó realmente desarrollar Keytruda, Public Eye realizó una estimación independiente de las inversiones en investigación y desarrollo.
Según sus cálculos, el desarrollo del medicamento habría costado 1.925 millones de dólares, lo que equivale a apenas el 1,2 % de las ventas globales que ha generado hasta ahora. Esta cifra está muy por debajo de la mencionada por el director ejecutivo de MSD. Incluso si se consideran los proyectos fallidos, el costo total asciende a 4.790 millones de dólares, es decir, alrededor del 3 % de los ingresos del fármaco.
A partir de esta metodología, Public Eye también estimó el margen de ganancia de Keytruda en Suiza. El resultado: supera el 88 % del precio oficial.
Este nivel de rentabilidad pone en cuestión uno de los principales argumentos de la industria farmacéutica. Lejos de responder únicamente a los costos de investigación o a los riesgos asumidos, los altos precios también reflejan un sistema que permite generar ganancias extraordinarias, sin que exista una obligación de reinversión proporcional en innovación.
Más transparencia, menos patentes
El alto precio de Keytruda no se explica solo por su eficacia, sino también por el sistema de patentes que protege su comercialización. Estas patentes otorgan a Merck Sharp & Dohme una posición de exclusividad en el mercado, que le permite fijar precios elevados sin competencia directa, con impacto en pacientes y sistemas de salud.
Con el apoyo de la organización estadounidense I-MAK, el Consorcio Internacional de Periodistas de Investigación reconstruyó el entramado de patentes asociado al pembrolizumab, el principio activo de Keytruda. Identificó al menos 80 patentes concedidas a MSD, además de decenas de solicitudes en trámite: 66 en Europa, 55 en Estados Unidos y 11 en India. El número real podría ser incluso mayor.
Este conjunto de patentes permite extender el control comercial del medicamento durante al menos tres décadas en mercados clave como Europa, Estados Unidos e India, superando ampliamente los 20 años de protección previstos en las reglas internacionales de propiedad intelectual.
Para sostener este control, la compañía ha desplegado varias estrategias. Una de ellas es la acumulación de patentes secundarias —que representan alrededor del 95 % de sus títulos—, con una marcada aceleración en las solicitudes desde 2016, es decir, después del lanzamiento inicial del medicamento.
Otra es modificar la forma de administración, pasando de la vía intravenosa a la subcutánea, una práctica conocida como product hopping, que permite obtener nuevas patentes y ampliar la exclusividad. Esta nueva presentación ya está disponible en Estados Unidos y la Unión Europea.
Según la propia MSD, entre el 30 % y el 40 % de sus pacientes podrían ser trasladados a esta nueva presentación hacia 2028. Con estas nuevas patentes, el monopolio podría extenderse al menos hasta 2042.
A esto se suma la posibilidad de iniciar litigios contra fabricantes de biosimilares cuando están por ingresar al mercado, lo que retrasa aún más la competencia.
En términos de plazos, la exclusividad de la patente principal se extenderá hasta 2031 en Suiza y Europa, mientras que en Estados Unidos e India vencerá en 2028. En Perú, en tanto, existe una patente vigente que protege el medicamento hasta 2038.
Pese a estas barreras, al menos una docena de empresas ya trabaja en versiones biosimilares de pembrolizumab —el equivalente a los medicamentos genéricos en terapias biológicas—, entre ellas la farmacéutica suiza Sandoz.
“Es urgente que las autoridades de países como Suiza actúen frente a la proliferación de patentes secundarias sobre medicamentos”, señala Patrick Durisch, especialista en temas farmacéuticos de Public Eye. A su juicio, se requiere un mayor control sobre estas solicitudes para limitar su número.
Durisch añade que también es necesario reformar los mecanismos de fijación de precios, exigiendo mayor transparencia sobre las inversiones reales en investigación y desarrollo, así como el aporte de fondos públicos, en lugar de basarse en comparaciones internacionales de precios.